Produtos à base de Cannabis medicinal são utilizados para tratamento em feridas abertas e dermatites
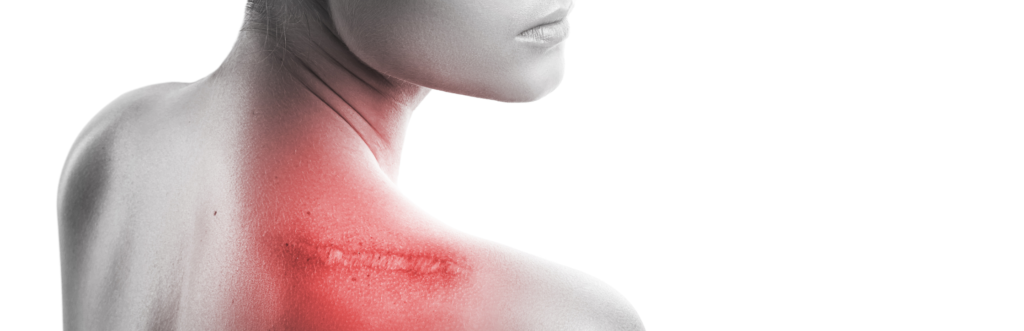
100% naturais, os produtos não causam efeitos colaterais e aceleram o processo de reparo tecidual e inflamação local. São Paulo, 16, de fevereiro de 2023. Recém-lançada no mercado, por meio da parceria entre a Tegra Pharma e a Zion MedPharma, a healthtech e indústria farmacêutica Endogen conta com um portfólio de cerca de 50 produtos, […]
Healthtech de cannabis medicinal lança produtos exclusivos para tratamentos odontológicos no Ciosp

Tratamentos com cannabis chegam pela primeira vez ao Congresso Internacional de Odontologia de São Paulo. A Endogen, líder no segmento, também apresentará uma programação com conteúdo educacional para odontólogos, ministradas por referências do setor. São Paulo, 26 de janeiro de 2023 – A Endogen, indústria farmacêutica e healthtech de cannabis medicinal, estará presente pela primeira […]
Endogen marca presença no CIOSP

É com grande orgulho que participaremos do Congresso Internacional de Odontologia de São Paulo (CIOSP), maior evento de Odontologia do mundo, que chega a sua 40ª edição e põe em prática pilares importantes na formação dos profissionais da área. Estaremos com um stand apresentando aos dentistas tecnologia de ponta, excelência científica e experiências transformadoras durante o evento. Zion Medpharma e Tegra […]
Zion Medpharma e Tegra Pharma lançam a healthtec Endogen, de Cannabis medicinal

Zion Medpharma e Tegra Pharma lançam a ENDOGEN, maior Healthtech de cannabis medicinal no Brasil. Empresas unem expertises no mercado farmacêutico e importação de canabinoides para promover saúde e qualidade de vida. São Paulo, 12 de janeiro de 2023 – Com foco em trazer equilíbrio para as pessoas viverem melhor, promovendo saúde e qualidade de […]
Care Club e Tegra Pharma promovem plenária sobre o tema

Cannabis medicinal no esporte A desinformação, o preconceito e a falta de recursos para viabilizar pesquisas clínicas são os principais entraves no Brasil e até no mundo para a utilização da cannabis medicinal, tanto no esporte, como em patologias diversas. Para jogar luz sobre esse tema, a Care Club, pioneira no serviço multidisciplinar integrado de […]
Tegra Pharma promove masterclass sobre as possibilidades da Cannabis Medicinal na Odontologia

Com foco no conhecimento científico e no panorama geral da odontologia canabinoide, a masterclass gratuita acontece na próxima quinta, dia 18, às 20h. Você sabe qual é o panorama atual da odontologia canabinoide? Se a resposta é negativa, não se preocupe, na próxima quinta-feira você terá a oportunidade de entender o real potencial terapêutico da […]
Tegra Pharma participa da CICMED a 1ª Conferência Internacional de Cannabis Medicinal

Em mais uma participação em eventos médicos a Tegra Pharma é patrocinadora platinum da 1ª Conferência Internacional de Cannabis Medicinal – CICMED, que acontece dos dias 11 ao 13 de agosto em São Paulo. Ampliando seu escopo na CICMED a Tegra Pharma ainda fará um simpósio satélite para médicos convidados no dia 12/08: Potencial Terapêutico […]
Tegra Pharma convida médico especialista em Distúrbios do Sono para painel de discussão aberto a médicos interessados em medicina canabinoide

O sono é uma função vital do sistema nervoso que contribui para a homeostase cerebral e corporal, níveis de energia, capacidade cognitiva e outras funções-chave . O sono disfuncional induz problemas neurais e é uma parte fundamental de quase todos os distúrbios psiquiátricos humanos, incluindo distúrbios de abuso de substâncias. Os efeitos medicinais da planta […]
Tegra Pharma promove painel de discussão com médicos

Nesta quinta-feira (30/06), às 20h, a Tegra Pharma promove mais um Painel de Discussão Online sobre ” Terapia Canabinoide na Prática” conduzido pela consultora técnica/científica e perita judicial em Cannabis medicinal: Ana Gabriela Baptista. O painel é direcionado para novos prescritores de Cannabis e, também, para médicos que desejam saber mais e reciclar seus conhecimentos […]
Atletas patrocinados pela Tegra Pharma participam do 31º Troféu Brasil

Neste último domingo, dia 12 de junho, ocorreu a 2ª etapa do 31º Troféu Brasil e mais uma edição do Campeonato Santista de Short Triathlon que contou com a participação dos atletas patrocinados pela Tegra Pharma: Peu Guimarães e Fernando Paternostro. A prova que contou com mais de 800 atletas de todo o Brasil movimentou […]
